- 医療法人清仁会>
- みなせ病院>
- 診療科のご案内>
- 一般・消化器外科・胃腸科>
- 肛門疾患
肛門疾患について
肛門の病気は、日本人の3人に1人が悩んでいるといわれるほど、非常に多くの方が患っています。
肛門の3大疾患
- いぼ痔(内痔核、外痔)
- きれ痔(裂肛)
- あな痔(痔瘻)、肛門周囲膿瘍
上記が、肛門の3大疾患とされています。
ほかにも、直腸脱・肛門脱、肛門ポリープ、肛門皮垂(スキンタグ)、直腸瘤、肛門管癌・直腸癌といった疾患も増えています。
肛門の病気は、適切な診断と一人ひとりにあった薬や治療法で改善することが多い病気です。
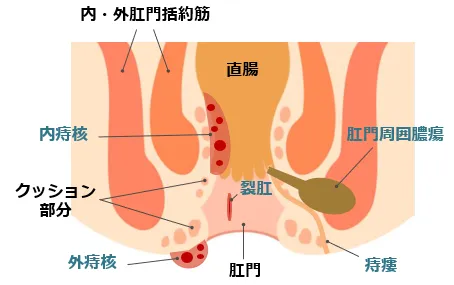
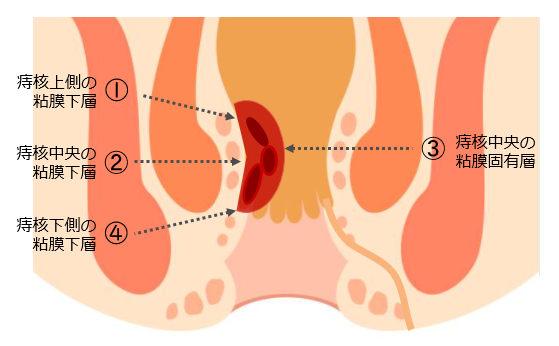
痔核
「痔核」とは、いわゆるいぼ痔、脱肛のことです。
直腸と肛門の境界(歯状線)より
内側にできたものを…「内痔核」
外側にできたものを…「外痔核」
といいます。
内痔核のできる粘膜には神経がないので、当初は痛みません。
外痔核ができる肛門上皮には痛覚があり、激しい痛みを伴うことがあります。
肛門疾患で最も多いのは、内痔核です。
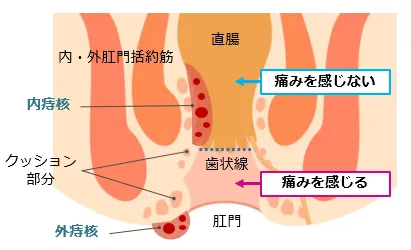
肛門から2~3cm奥には内痔静脈叢と呼ばれる血管の集合したクッションのような部位と、肛門を閉鎖するクッションを支える組織(支持組織)が存在します。この静脈叢が膨らみ、症状を伴う状態が、痔核の始まりです。
痔核の原因
便秘による排便時のいきみ、妊娠・出産、長時間の座りっぱなしや立ちっぱなしの姿勢を続けることなどが原因となります。
痔核の症状
主な症状は、出血、腫脹、掻痒感、疼痛、脱肛、粘液漏出などです。
肛門のクッション(内・外痔静脈叢)がはれて大きくなり、引き伸ばされることで、出血したり肛門の外に出たりするようになります。この状態を「脱肛」といいます。
軽度の場合は肛門のなかに戻っていくのですが、大きくなると指で押し込まないと戻らなくなります。さらに悪化すると、指でも戻せなくなり、常に肛門の外に出たままになります。
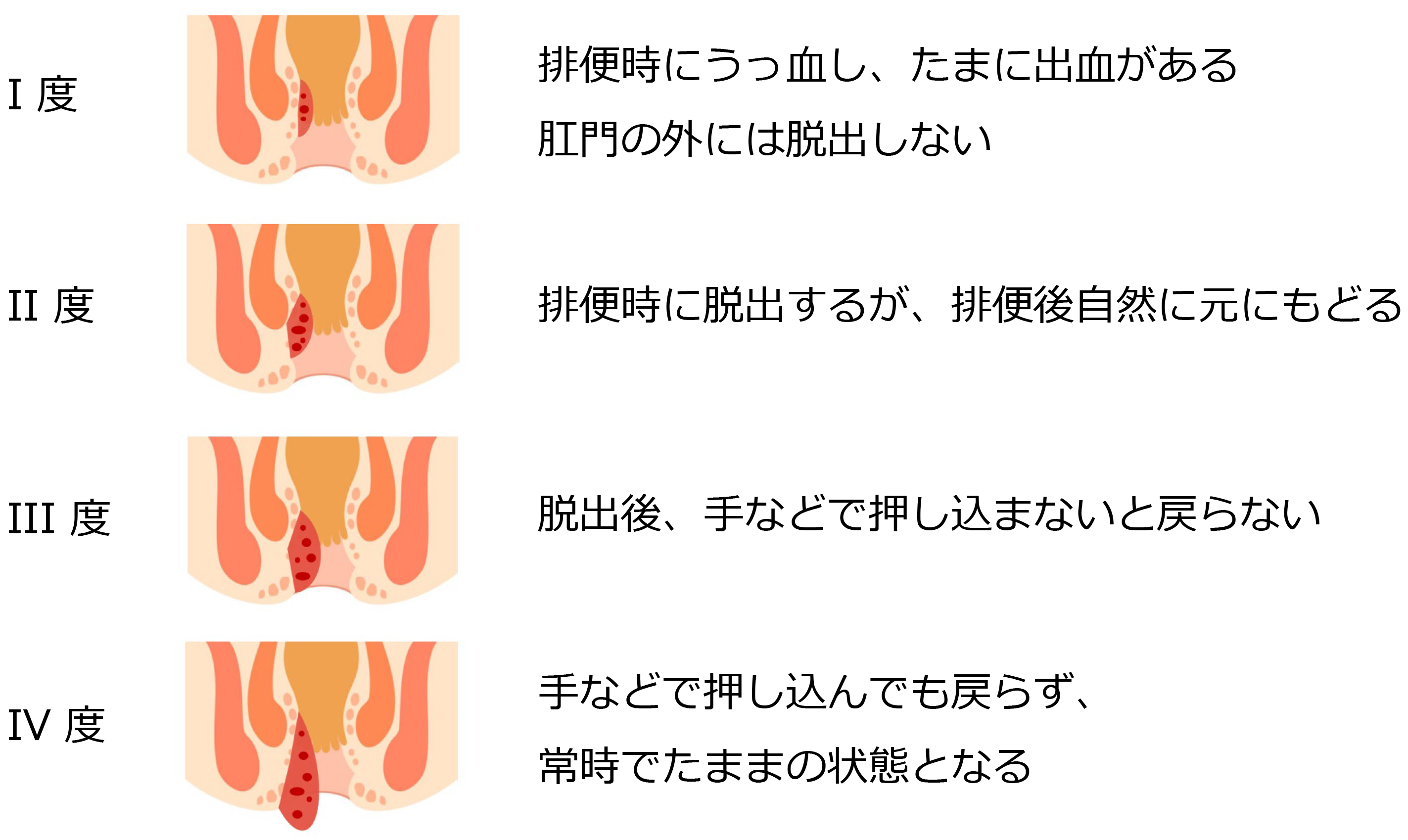
内痔核の進行度
Goligher分類:脱肛の程度によってI~IV度の4段階に分けられます。
痔核の治療
外用療法
便通などの生活習慣を整えるとともに、座薬や軟膏などの使用によって、初期の痔核は治療できます。
主な治療薬として、鎮痛・抗炎症作用のある座薬・軟膏や、血流改善作用の内服薬などが挙げられます。
注射療法
①四段階注射療法(ジオン注ALTA療法)
当院では外科専門医で、本法の手技を理解し、内痔核治療法研究会より認可を受けた医師を中心に行っています。
II度の内痔核を中心に治療適応として行っています。
②単回注射法(フェノール含有アーモンド油)
I~II度の出血性の内痔核を中心に治療適応として行っています。
手術療法
- 結紮切除術
肛門周囲の皮膚から痔核の根元の部分まで切除します。
当院では、多くの場合、痔核切除と痔核硬化療法を併用する治療を行っています。
手術は短時間で、20~40分ほどで終わります。
より根治度が高く、疼痛の少ない、機能を温存した手術および入院期間の短縮を心掛けています。
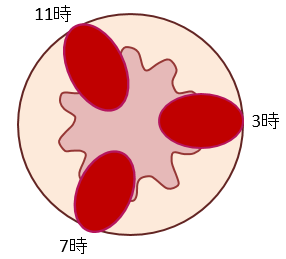
内痔核は、動脈が通っている3時、7時、11時方向に出来やすいです。
(血栓性)外痔核
外痔核では、血流が悪くなって血豆のようになり、痛みを伴う血栓性外痔核があります。
多くの場合は内服、軟膏や座薬で改善します。しかし、場合によっては麻酔下に切開し血栓を除去します。
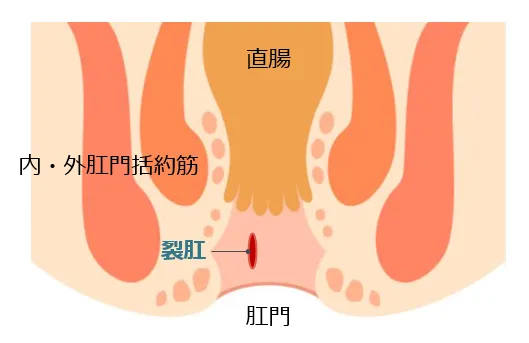
裂肛
「裂肛」とは、いわゆる切れ痔のことです。
女性に多く、便秘や下痢で肛門に強い負担がかかることで起こります。
主な症状は「痛み」と「出血」です。
急性の裂肛は、肛門上皮の部分的な裂傷であるため、痛みの程度は軽く持続時間も短いです。
慢性化するにつれて創は深くなり、潰瘍を形成してしまいます。潰瘍には便などが貯まりやすく、炎症を繰り返し、疼痛は激しくなり、常に痛むようになります。
長年放置しておくと、慢性化して周囲が硬くなり、肛門が狭くなってきます(肛門狭窄)。
裂肛の治療
進行度に応じて、急性裂肛・慢性裂肛・肛門狭窄の三段階に分けられ、進行度で治療方針が決まります。
急性裂肛には、まず薬物療法を行います。
便通を整えたうえで薬(軟膏や座薬)を使えば、多くの場合、治癒します。
慢性裂肛になると、薬で治る可能性は低くなってきます。薬を使っても症状が改善しない場合には、手術を考慮します。とくに、進行して、肛門狭窄になった場合には、薬で治すことはできません。狭くなった肛門を手術で元に戻す必要があります(肛門狭窄の手術)。

痔瘻・肛門周囲膿瘍
「痔瘻(じろう)」とは、いわゆるあな痔のことです。
女肛門陰窩(いんか)という肛門のくぼみに細菌が侵入し、肛門腺が化膿すると、肛門の周囲に膿が貯まる「肛門周囲膿瘍」になります。
貯まった膿が出ると、肛門陰窩~膿瘍部~皮膚排出部までが膿の通路となり、この時点で「痔瘻(あな痔)」になります。
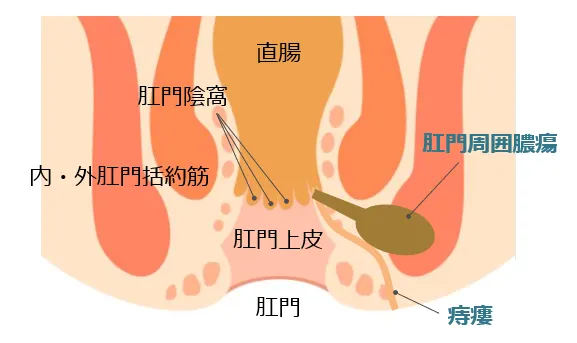
細菌が侵入する肛門陰窩を「1次口」、膿がたまる部分を「原発巣」、膿が出ていく外側の皮膚部分を「2次口」と呼びます。
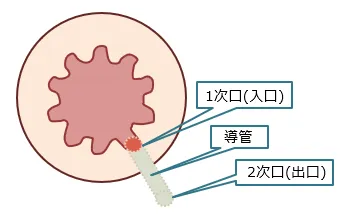
主な症状は、疼痛、腫脹、排膿などで、発熱することもあります。
痔瘻には薬などによる保存的治療法はありません。放置しておくと再発が多いことや癌化することもあり、外科手術による治療が推奨されています。
手術療法
①瘻管切開開放術
1次口から2次口までの瘻管を、切開して開けてしまい、内部を処置する方法です。切開後は徐々に肉芽が盛り上がり完治します。再発率は他の手術に比べ低く、1~2%程度です。
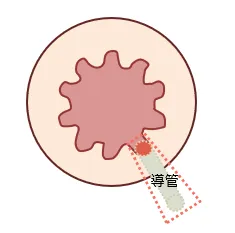
1次口から2次口までの瘻管を切開開放orくり抜く
②括約筋温存術
瘻管を2次口から原発巣、さらに1次口までくり抜きます。そのうえで1次口を縫い合わせて閉じます。肛門括約筋の損傷が少なく、肛門の変形も少ないですが、再発率が10~20%と高いです。
③痔瘻結紮療法(シートン法)
瘻管にゴムを通して、ゴムの力でゆっくり締めていき、瘻管を切開していく方法です。
時間をかけて切り離していく方法ですので、肛門機能を温存できるのがメリットです。肛門の変形もきたしにくい方法ですが、完治までに時間がかかります。再発率は2%~5%程度です。
直腸脱
「直腸脱」とは、直腸が肛門の外に反転して脱出する状態です。
「痔が出てくる」「脱肛で…」と来院もしくは紹介され、診察させていただくと直腸脱であった、ということも珍しくありません。直腸が10cm以上脱出する場合もあります。
原因として多いのは、直腸を支える骨盤底群および支持組織と肛門括約筋が加齢や妊娠・出産、慢性的な腹圧の上昇、などで緩むことが挙げられます。
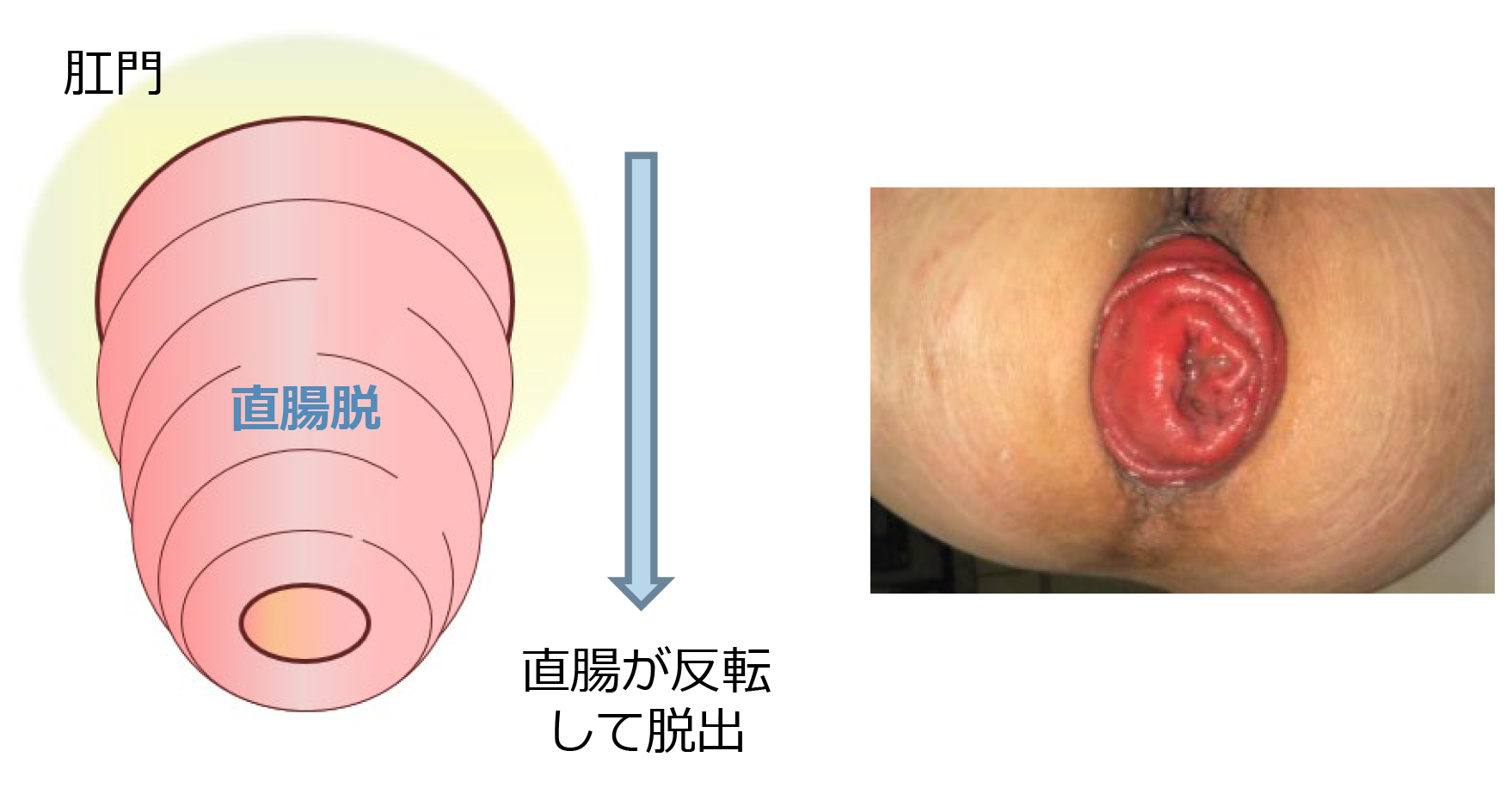
診断は、実際に脱出しているところを確認して診断します。常に脱出していない場合には、脱出している時の写真をスマホなどで用意していただいてます。
直腸脱は、発症すると自然に治ることはありません。治療には必ず手術が必要になります。
手術療法
経会陰式手術
Gant-三輪法+Thiersch法
脱出した直腸の粘膜・筋層を縫い縮めた後、肛門を糸で縮小させる方法です。再発率は約23%です。
Altemeier(アルテマイヤー)法
脱出した直腸を切除して、骨盤底の補強を行う方法です。再発率は4~6%になります。
Delorme(デロルメ)法
脱出した直腸の粘膜を切除して直腸の筋肉を縫い縮める方法です。再発率が約20%と高くなります。
経腹式手術
腹腔鏡下直腸固定術
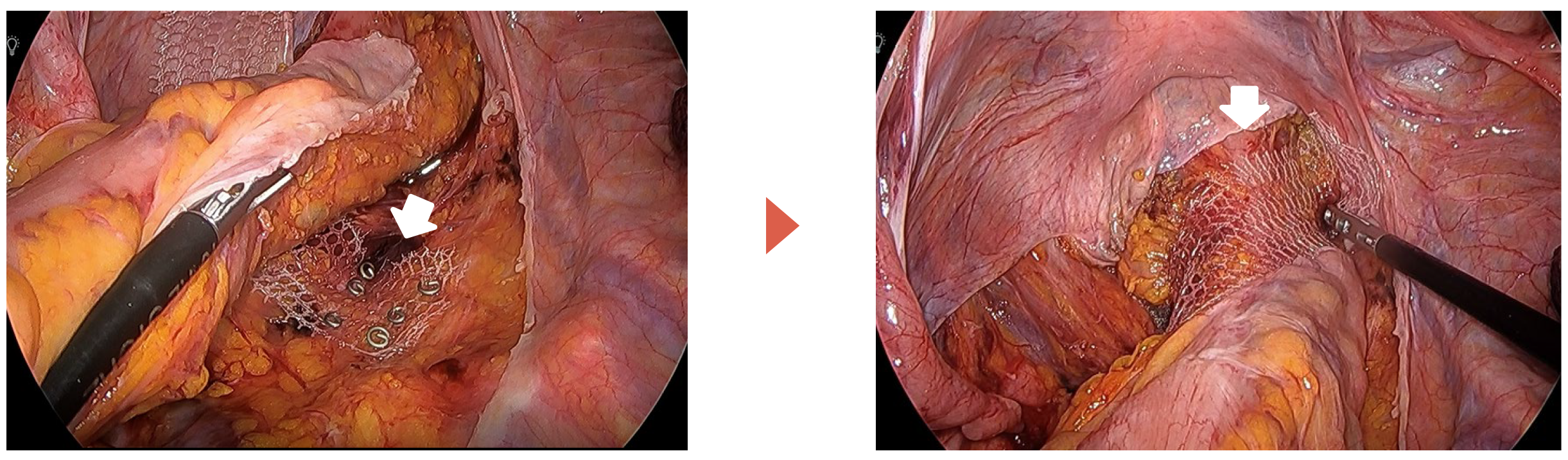
当院では、手術侵襲が少なく、再発率の低い腹腔鏡下直腸固定術を基本的に行っております。
全身麻酔になりますが、12mmの傷が2ヶ所、5mmの傷が3ヶ所しか残らず、整容性や術後の疼痛面で優れます。直腸を吊り上げ、メッシュを仙骨に固定したうえで(左図)、直腸に巻きつけます(右図)。
手術時間は2時間程度で、再発率が約2%と低率であり、術後は約4~6日で退院が可能となります。